Ein Jahr DiGA-Verzeichnis: Erfolg oder Ernüchterung?
Vor einem Jahr ist das neue Verzeichnis beim Bundesinstitut für Arzneimittel und Medizinprodukte BfArM mit großen Erwartungen gestartet (1). In keinem anderen Land der Welt gibt es sie - die "Apps auf Rezept". Das war und ist eine kleine Sensation für ein Land, das in Sachen "Digitalisierung der Gesundheitsversorgung" im internationalen Vergleich eher auf den hinteren Plätzen rangiert (2,3) und für den langen Anlauf der elektronischen Patientenakte mitleidig belächelt wird.
Evidenznachweis steht für die meisten DiGAs noch aus
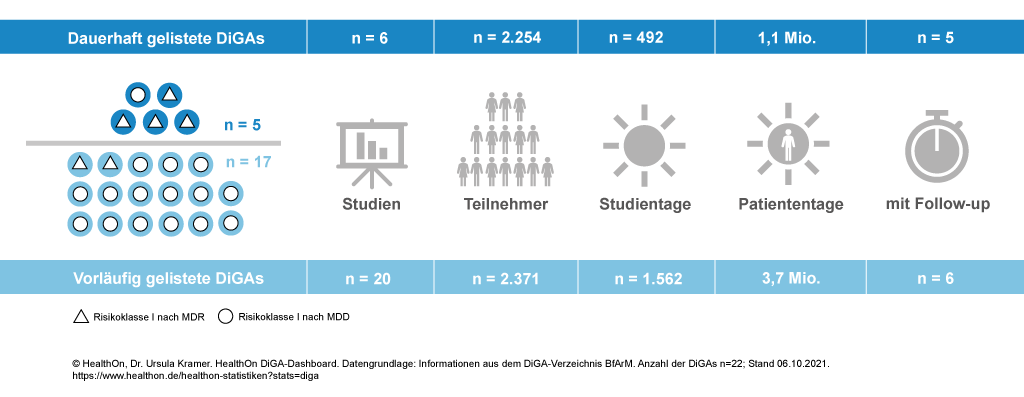
Die erste DiGA, die in Deutschland am Start war, ist die Kalmeda-App (4), eine App, die die Belastungen durch störende Ohrgeräusche lindern soll. In den letzten 12 Monaten sind 21 weitere Gesundheits-Apps dazugekommen (5). Die meisten haben den Sprung ins DiGA-Verzeichnis zunächst nur vorläufig geschafft (17 von 22). Das heißt: Diese Apps müssen in klinischen Studien erst noch unter Beweis stellen, dass ihr Nutzen die Risiken für den App-Anwender übersteigt. Dafür haben sie 12 Monate Zeit. Einmal können sie Fristverlängerung um weitere 3 Monate beantragen. Das hat die App Kalmeda bereits getan. Ihre Frist zur Erprobung läuft zum 24.12.2021 aus. Dann entscheidet sich, ob diese App weiterhin auf Rezept verordnet werden kann und zu welchem Preis. Die App Kalmeda, die mit einem moderaten 30-Tage-Preis von 39 € gestartet ist, kostet aktuell 67 €. Sie liegt damit noch immer deutlich unter dem DiGA-Durchschnittspreis von € 405 für 90 Tage. Für zwei weitere DiGAs endet die Erprobungsphase noch in diesem Oktober, für 5 weitere (inkl. Kalmeda) diesen Dezember (6).
Noch keine DiGA hat den Prozess von der Erprobung in die dauerhafte Listung bisher erfolgreich durchlaufen und damit den Beweis geliefert, dass der vom BfArM aufgesetzte Prozess zur Erprobung tatsächlich funktioniert. Ist es möglich, innerhalb von 12 Monaten die erforderliche Anzahl von Patienten zu rekrutieren, wie hoch sind die Drop-Outs, wie groß und signifikant sind die in den Studien untersuchten positiven Versorgungseffekte? Antworten darauf sind in den nächsten Wochen und Monaten zu erwarten.
Erstattung für DiGAs ohne hinreichende Evidenz
Tatsächlich ist die Studienlage für die gelisteten DiGAs derzeit noch dünn. Die meisten DiGA-Studien (n=20) sind in Planung, die Ergebnisse zum Nutzennachweis stehen größtenteils noch aus. Der sog. "Fast Track", den das Digitale Versorgung-Gesetz für die Erprobung von digitalen Interventionen vorsieht, setzt darauf, klinische Evidenz in der Erprobungsphase zu generieren, und hebelt den Gemeinsamen Bundesausschuss GBA damit aus (7). Da es sich bei DiGAs allesamt um Medizinprodukte handelt, deren Leistungsfähigkeit und Sicherheit ihre Hersteller im Rahmen der Zertifizierung mit einer Selbstauskunft dokumentiert haben (gilt für alle DiGAs der MDD Risikoklasse I), ist das - auch unter dem Aspekt der Patientensicherheit - ein gangbarer Weg. Der Gesetzgeber hat damit eine Starthilfe für digitale Innovationen geschaffen, die wir in der Gesundheitsversorgung dringend brauchen. In der Zeit der Erprobung, die auf 12 Monate beschränkt ist, können Hersteller Umsätze generieren, die die hohen Investitionen für Medizinproduktezertifizierung und für die Durchführung einer klinischen Studie zum Nutzennachweis initial etwas abfedern. Nur wenn Investitionsvolumen und zu erwartender, langfristiger Umsatz für Unternehmen in einem Business Case wirtschaftlich abbildbar sind, werden Hersteller digitale Innovationen entwickeln und den steinigen Weg ins DiGA-Verzeichnis antreten.
DiGA-Preise: Ein Zankapfel zwischen Krankenkassen und Hersteller
Der Preis für dauerhaft gelistete Apps ist daher für die perspektivische Entwicklung des DiGA-Marktes von zentraler Bedeutung. Er wird zwischen Hersteller und GKV-Spitzenverband verhandelt und ist nach wie vor ein Zankapfel. Der Spitzenverband warnt davor, dass dem Kassensystem durch die unkontrollierte Verordnung von DiGAs eine Ausgabelawine drohen könnte und drängt auf die Abschaffung der freien Preisbildung für Hersteller. Stattdessen fordert er ein „Höchstpreis-Modell, das verbindlich von Tag eins der Erstattung gelten solle (8). Auch die Vertreter der Ärzteschaft malen ein eher düsteres Bild, wenn sie die Kostenrisiken auf Basis theoretischer Marktgrößen einschätzen, s. unten (9). Wer will für eine Tinnitus-App ernsthaft ein Kostenrisiko von 2 Mrd. € annehmen? Aus Abrechnungsdaten der Kassenärztlichen Bundesvereinigung (KBV) errechnet das Zentralinstitut ZI die Anzahl der Patienten aktuell mit 2 Millionen, für die eine Verordnung gemäß §139e SGB V möglich ist. Das Kostenrisiko von 2 Mrd. € ergibt sich unter der Annahme, dass diese 2 Mio. in Behandlung befindlichen Patienten die App Kalmeda zum Herstellerpreis von € 204 viermal in Folge für 90 Tage verschrieben bekommen, d. h. dass alle Patienten diese App über die gesamte Dauer von 12 Monaten nutzen (10). Wie seriös ist diese Annahme, betrachtet man die tatsächlichen Verordnungen innerhalb eines Jahres, die der Hersteller mit 10.000 angibt? Das würde bedeuten, dass lediglich 0,5 Prozent der aktuell aufgrund einer Tinnitus-Erkrankung behandelten Patienten demnach eine DiGA erhält (11). Trotzdem ist die Angst vor Fehlversorgung durch DiGAs offensichtlich so hoch, dass ein Hinweis auf das Wirtschaftlichkeitsgebot nicht fehlen darf, wenn die KBV die Ärzteschaft über Digitale Gesundheitsanwendungen informiert (12).
DiGA Hersteller - Hohe Kosten für Zertifizierung als Medizinprodukt
Die Hersteller verweisen ihrerseits auf die hohen Kosten - ein Medizinprodukt zu zertifizieren und in klinischen Studien den Nutzen in der festgelegten medizinischen Zweckbestimmung nachzuweisen, ist äußerst ressourcenintensiv und schwierig - besonders in einer kurzen Frist von nur 12 Monaten. Außerdem ist es aufwändig, eine DiGA zu vermarkten. Wer auf konventionelle Wege setzt und eine DiGA wie ein Arzneimittel vermarktet, muss für den Pharmazeutischen Außendienst tief in die Tasche greifen (4). Wer neue, digitale Pfade in der Vermarktung geht, hat das Risiko, dass diese Maßnahmen nur wenige, digital affine Therapeuten erreichen. Gelingt es, die Vorteile eines frühen Markteintritts schnell genug zu nutzen und eine relevante Marktdurchdringung zu erreichen, bevor der DiGA-Markt kompetitiver wird? Die Zahl der digitalen Anwendungen, die formal gemäß §33a SGB V die Voraussetzungen für eine DiGA-Antragstellung mitbringen, ist in den letzten Jahren dynamisch gewachsen (13). Die Aussicht auf eine Erstattung im Rahmen der Regelversorgung ist verlockend. Alternativ bleibt die Option, gebahnte Zugangswege in den Markt zu nutzen. Dazu zählen die Selektivverträge gemäß §140a SGB V. Leistungserbringer sehen in diesem Weg einen Gegenentwurf zum DiGA-Weg, um den Bedarf der Praxen besser zu adressieren, als das mit Apps auf Rezept derzeit geschieht (14). Und einzelne Kassen sind gerne mit im Boot, denn für sie kommt es auch darauf an, sich bei Versicherten durch ein innovatives Digital-Produktportfolio zu profilieren und sich von anderen Kassen im Wettbewerb abzugrenzen (14), mit DiGAs, einem kassenübergreifenden Angebot, ist das nur bedingt möglich.
DiGA - ein dickes Brett für Innovatoren
Es ist ein dickes Brett, das Hersteller bohren müssen, um mit der Eintrittskarte "DiGA" tatsächlich einen neuen Markt zu machen: Die Digitale Gesundheitskompetenz! Anwender in die Lage zu versetzen, dass sie die richtige App zum richtigen Zeitpunkt an den richtigen Patienten verordnen, setzt Lern- und Veränderungsbereitschaft sowohl bei Arzt bzw. Psychotherapeut als auch Patienten voraus. Beide Seiten betreten mit digitalen Therapien Neuland und brauchen für die Nutzung dieser neuen digitalen Werkzeuge neue Kompetenzen. Beide Seiten müssen eine DiGA kennen, die für ihr Krankheitsbild eine Unterstützung darstellt. Sie müssen sie - dauerhaft - nutzen können und wollen. Deshalb braucht es - trotz kräftigem, gesetzgeberischem Rückenwind - Maßnahmen zum Ausbau der Digitalen Gesundheitskompetenz, damit digitale Therapien beim Patienten ankommen und als gemeinsames Arbeitsmittel in der Therapieplanung und Therapieführung genutzt werden können.
DiGA - Fazit nach einem Jahr
- Der Turbo für digitale Innovationen ist mit dem DVG und dem Start des DiGA-Verzeichnis vor 12 Monaten allenfalls gezündet.
- Es kommt was an im DiGA-Verzeichnis: 22 digitale Gesundheitsanwendungen in 12 Monaten.
- Es kommt noch wenig digitale Therapieunterstützung bei den Patienten an (15).
- Ob der DiGA-Weg in Zukunft der Hauptpfad wird, auf dem digitale Anwendungen mit medizinischer Zweckbestimmung (Medizin-App CE) Versicherte erreichen, bleibt abzuwarten. Größere Anreize für die Kassen und die beteiligten Leistungserbringer bieten derzeit etablierte Versorgungspfade im Rahmen von Selektivverträgen.
- Der Evaluationsprozess von digitalen Gesundheitsanwendungen ist weiterhin auf dem Prüfstand und damit auch der Prozess der Preisfindung (16).
- Ein fairer Preis wird sich auch in diesem neuen Markt der digitalen Therapien an den Kosten der Versorgungsrealität orientieren. Eine digitale Therapie soll nicht mehr, aber auch nicht weniger kosten dürfen, wenn sie so wirksam und sicher ist, wie andere Interventionen. Der Nachweis dafür steht für den Großteil der DiGAs weiter aus.
Quellen:
- „Apps auf Rezept“: DiGA-Verzeichnis des BfArM ist online: AOK Gesundheitspartner (abgerufen am 06.10.2021)
- Digitalisierung: Deutschland in Ranking auf vorletztem Platz in Europa - manager magazin (manager-magazin.de) (abgerufen am 06.10.2021)
- Digitalisierung im Gesundheitswesen in Europa. Bertelsmann Stiftung 2018 Digital Health-Index (bertelsmann-stiftung.de) (abgerufen am 06.10.2021)
- Kalmeda - die mobile Tinnitus-Therapie auf Rezept (abgerufen am 06.10.2021)
- DiGA-Verzeichnis BfArM (Stand 06.10.2021)
- HealthOn DiGA Dashboard (Stand 06.10.2021)
- Digitale-Versorgung-Gesetz DVG (Stand 11.2019, abgerufen am 06.10.2021)
- Kassenkritik an DiGA: Zentrale Anforderung ist medizinischer Nutzen. Ärzte Zeitung. (Stand 15.01.2021, abgerufen am 06.10.2021)
- KV-App-Radar (zi.de/projekte/kv-app-radar - abgerufen am 06.10.2021, Link nicht mehr verfügbar, geprüft am 03.08.2023) - Alternativer Link: https://www.kvappradar.de/
- Grundlage der vom ZI (Zentralinstitut für die kassenärztliche Versorgung in der Bundesrepublik Deutschland) errechneten Patientenzahl für DiGAs: FAQ des Portals kvappradar (abgerufen am 06.10.2021)
- DiGA – noch längst keine Überflieger (aerztezeitung.de) (abgerufen am 08.10.2021)
- Praxis-Info 07/2021 Digitale Gesundheitsanwendungen Digitale Gesundheitsanwendungen (kbv.de) (abgerufen am 06.10.2021)
- HealthOn Markstudie Medizin-Apps CE 06/2021
- Orthopäden im Ländle starten mit DiGA-Gegenentwurf (aerztezeitung.de) 04.10.2021 Ärzte Zeitung. (abgerufen am 06.10.2021)
- SBK-Digitalisierungsticker. 10/2021 (abgerufen am 06.10.2021)
- Rahmenvereinbarung zu den Vergütungsbeträgen der DiGA vorgelegt (aerzteblatt.de) (abgerufen am 06.10.2021)